顾文菁医生的科普号
- 精选 3分钟告诉你过敏性鼻炎的硬核知识
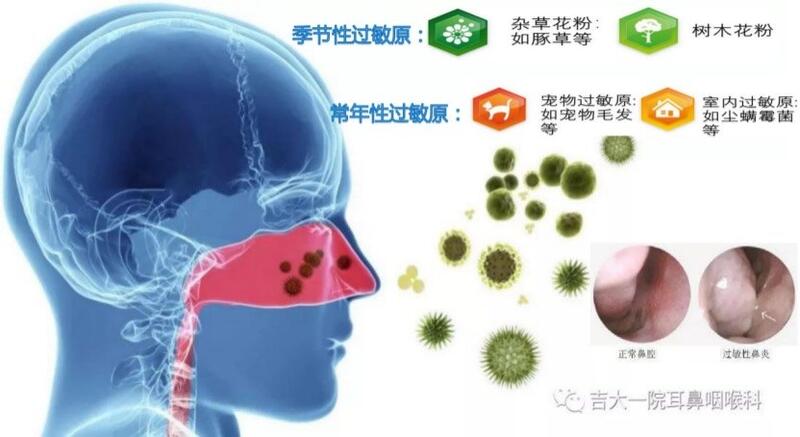
变应性鼻炎(allergic rhinitis,AR)是机体暴露于变应原后主要由IgE介导的鼻黏膜非感染性慢性炎症疾病,国内外大量流行病学调查显示该病患病率明显上升。 过敏性疾病属于系统性疾病,因表现在不同靶器官而出现不同的症状。常见受累的器官还有肺(支气管哮喘)、眼(变应性结膜炎)、皮肤(湿疹)等。 目前国际公认的过敏原体外检测设备实施血清特异性sIgE检测,即变应原体外检测(国际专业领域认可的金标准)。 纤维鼻咽喉镜可以提供高清晰度的电子鼻咽喉镜检查。操作快捷,患者痛苦少,直观进行患者鼻腔粘膜的评估和反映。
 顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科1485人已读
顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科1485人已读 - 诊后必读 过敏性鼻炎用鼻用激素会不会对身体影响非常大。
 顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科191人已观看
顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科191人已观看 - 视频 顾文菁医生自我介绍 主要研究方向
 顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科162人已观看
顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科162人已观看 - 医学科普 谈谈变应性鼻炎(allergicrhinitis,AR)与抵抗力间的那点事儿
1、什么是“抵抗力”? “抵抗力”即免疫力,是指在机体中枢神经的控制下,人体的各个系统如免疫、呼吸、血液系统等分工合作,密切配合,保障了机体正常活动的运转。在其中免疫系统非常重要。免疫系统是人体自身防御的最重要的组成部分,不仅使机体具备抵抗外来侵入的病原体如病毒、细菌等能力,也使机体能够识别并清除自身衰老、损伤、死亡、变性的细胞和体内突变细胞和病毒感染细胞,从而使人体在复杂的环境中保持正常状态。 我们如何知道自己的抵抗力是否正常?血常规检查报告中的中性粒细胞、淋巴细胞、单核细胞计数及其所占的百分比是检测人体免疫反应的重要指标,某种程度上也反应了机体抵抗力的强弱。通常,中性粒细胞升高见于细菌感染,淋巴细胞计数增则高见于病毒感染。B淋巴细胞在炎症因子刺激下可转变为浆细胞,分泌免疫球蛋白(Ig)。人体血清Ig主要分为五大类(IgA、IgM、IgG、IgD、IgE)中,所占比例最大的是IgG,占70%以上。IgG是人体初级免疫应答最持久、最重要的抗体,在抗感染中起到主力军的作用。此外,IgM在抗感染中的作用也非常重要。 2、抵抗力低下诱发变应性鼻炎? 大量的研究显示变应性鼻炎(也称过敏性鼻炎,AR)患者体内的IgG和IgM水平在病毒或细菌感染前后与正常人的水平无统计学差异[1]。目前的研究显示,AR患者血液中与抵抗力有关的细胞如中性粒细胞、淋巴细胞、单核细胞计数及其所占的百分比没有异常。即使有部分患者血液或鼻黏膜内一些固有免疫细胞如嗜酸粒细胞、嗜碱粒细胞等计数或百分比出现异常,但这些变化与所谓的机体抵抗力无直接关系。而且,虽然AR患者鼻腔局部的免疫相关细胞计数异常,但对人体的总体免疫力影响不大。 有些患者会有疑问为什么“感冒”之后AR就发作了呢?其实所谓的“感冒”实际上是AR发作时的鼻部症状,所以很多人将AR混淆为反复感冒,也就误认为机体抵抗力差。真正的感冒是病毒感染引起的,医学上称为急性鼻炎,与机体抵抗力下降有关。AR是机体异常的遗传基因与环境因素交互作用最终发病的结果,这已经是医学界的共识,并且AR患者异常的基因还有可能使后代罹患此病。 3、变应性鼻炎导致抵抗力低下? AR患者血清中IgM、IgG含量相比于正常人没有差异,但是在AR患者体内IgE含量(包括总IgE和特异性IgE)较正常人显著升高。IgE在AR、哮喘和湿疹等过敏性疾病的发病机制中起到至关重要的作用,IgE结合到肥大细胞和嗜碱粒细胞表面,在各种因素的综合作用下这些细胞脱颗粒释放过敏性炎症介质(组胺、白三烯,等),然而IgE的升高不会引起机体抵抗力的下降,但可能会导致患者对环境中的过敏原产生致敏。 值得注意的是,体外实验证实AR患者鼻粘膜上皮细胞和正常人群中病毒增殖速率和免疫反应谱不同[2],AR患者鼻部症状必然会导致鼻腔微环境的改变,从而增加了机体对病毒细菌的易感性,相应的“感冒”的几率也可能会增加,这大概是患者主观感觉自己抵抗力下降的原因之一。已有研究表明,有症状的AR幼儿支原体等感染率显著增加[3]。AR合并鼻窦炎、鼻息肉等也与症状得不到有效控制有关。 经过查阅大量文献和临床实践,我们已经清楚AR是人体对环境中的过敏原产生致敏而引起,其发病与机体抵抗力低下无关,实际上,AR患者的抵抗力通常无明显异常。但由于鼻部症状增加了患病的风险,所以AR症状的有效控制(包括药物治疗、脱敏治疗)显得尤为重要。
 顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科3207人已读
顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科3207人已读 - 学术前沿 过敏(变应)性患者的福音,新进展——鼻炎特异性免疫治疗
目前对于过敏性鼻炎的治疗原则主要包括4个环节,包括患者教育、避免接触过敏原、药物治疗及过敏原特异性免疫治疗。过敏原特异性免疫治疗简称免疫治疗,又称脱敏疗法,是通过对过敏者逐渐增加过敏原疫苗剂量,以达到改善症状乃至临床治愈的一种治疗方法,是世界卫生组织推荐使用的、目前唯一针对病因的、通过免疫调节机制产生长期疗效的治疗方法,脱敏治疗还可以减少哮喘以及新增新的过敏原的机会,并可改变患者的过敏反应自然进程。该方法始于1911年,由英国学者Noon和Freemen在伦敦圣玛丽医院首先应用过敏原浸液皮下注射治疗花粉症而取得良好疗效,从而奠定了免疫治疗的基础,此后100多年来,脱敏治疗已经被广泛用于治疗过敏性鼻炎、哮喘和特应性皮炎等过敏性疾病。 哪些人群适合特异性免疫治疗? (1)患者症状是由单一或少数过敏原引起。 (2)患者症状与接触过敏原关系密切,而且无法避免接触过敏原。 (3)过敏性鼻炎的患者在致敏原高峰季节出现下呼吸道症状。 (4)症状持续时间延长或提前出现的季节性花粉症的患者。 (5)药物治疗引起副作用的患者。 (6)应用合适的药物治疗(如糖皮质激素或口服抗组胺药)不能很好控制。 (7)不愿接受长期药物治疗的患者。 哪些人群不适合特异性免疫治疗? (1)孕妇。没有证据显示SIT有致畸作用,但合并妊娠的患者一般不主张开始SIT,但怀孕前如已进行SIT,也不必停药。 (2)合并严重自身免疫性疾病或恶性肿瘤的患者。如患者伴有胶原性疾病、自身免疫性疾病、淋巴组织增生性疾病等较为严重的免疫性疾病时禁忌使用,以免加重病情;合并严重异位性皮炎者慎用。 (3)合并高血压、冠心病等不宜使用肾上腺素治疗的患者,禁忌使用。因为SIT可能引起全身过敏反应甚至过敏性休克,此类患者不能用肾上腺素进行急救,使危险性大大提高。用β受体阻滞剂治疗者亦不宜接受SIT。 (4)缺乏依从性患者不宜使用。成功的免疫治疗要求患者与医师配合,长期和定期接受治疗,完成疗程,如患者缺乏合作或有严重心理障碍不宜进行SIT。 国内常见的疫苗和脱敏方式有哪些? 尘螨是国内实施脱敏治疗普及最广的过敏原,目前国内常用的脱敏方式主要包括皮下注射和舌下含服两种。 脱敏治疗的治疗周期是多久? 皮下脱敏治疗是在一段时间内,给患者注射特异性的过敏原疫苗,注射剂量由低开始,随着一定疗程将剂量增加,于数月(7-15周)后达到维持剂量,再以6-8周的注射频率维持治疗,整体治疗时间至少3年。该治疗的整个过程需患者到医院就诊完成。 舌下免疫治疗是患者通过每日自行舌下含服特异性的过敏原疫苗,含服剂量由低开始,逐渐达到维持量,并连续治疗3年。该治疗患者可以自行在家完成,但舌下疫苗需保证在0-25℃温度下储存。
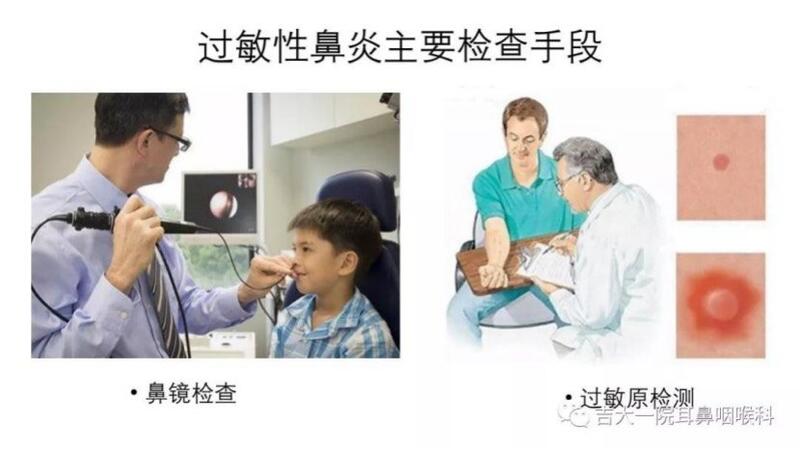
顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科1864人已读 - 诊前须知 过敏性鼻炎,你需要知道的评估手段及意义(检查篇)
(一) 过敏原检测 1.如何进行过敏原检测? 答:抽静脉血。 2.抽血查过敏原需要空腹吗? 答:不需要。 3.之前吃了抗过敏药还可以查吗? 答:抽血查过敏原不受药物影响。 4.那抽血查的到底是什么呀? 答:我们抽血查的是血清免疫球蛋白E,简称IgE,它是血液中一种具有免疫功能的抗体,有抗感染作用,尤其是寄生虫感染,同时也与过敏反应息息相关。排除寄生虫感染,当有过敏症状的患者出现血液中IgE异常升高时,对过敏性疾病的确证具有重要意义。 5.那之前我没查过过敏原,大夫也说我是过敏性鼻炎,给我开了药,用了也有效果,那还需要查过敏源吗? 答:过敏性鼻炎是慢性鼻炎大家族中的一个份子,与他症状高度相似的还有血管运动性鼻炎等很多其他的类型,所以要确诊过敏性鼻炎,过敏原的检测是必要的。同时,更重要的是,过敏原检测除了总的IgE还有与过敏原直接挂钩的特异性IgE,让我们在确定有过敏的同时,知道具体对什么过敏。目前我们针对过敏性鼻炎的治疗所采用的是结合“环境控制、药物治疗、免疫治疗、患者教育”四位一体的综合治疗方法,其中环境控制和免疫治疗的前提都是要知道具体对什么过敏。 (二) 鼻功能检查 1.鼻功能检查主要查什么? 答:鼻腔通气功能 2.都包括什么,又有什么作用呢? 鼻阻力仪 鼻阻力仪采用欧洲鼻科学委员会推荐的计算机辅助计算四象限显示系统,全面显示整个呼吸循环过程,客观反映人体鼻腔通气阻力情况。 作用:客观评估鼻腔通气功能;区分鼻腔阻塞的性质;鼾症评估;手术及药物治疗疗效评估。 鼻声反射 鼻声反射是在计算机的辅助下应用声波反射原理客观快速的反应鼻粘膜变化情况的一种客观评估方法。该方法能通过鼻腔容积、鼻腔最小横截面积及鼻腔最小横截面积距前鼻孔的距离等指标定位、定量的表示鼻腔的开放程度。 作用:变应性鼻炎、萎缩性鼻炎、鼻中隔偏曲、鼻息肉、鼻中隔穿孔、鼻阈塌陷、鼾症及鼻腔肿物等鼻腔占位性疾病的辅助诊断;客观精确的反映鼻粘膜的微小变化;鼾症中客观定位鼻阻塞部位情况;量化减充血剂等药物治疗效果。 (三) 呼出气体NO检测(FeNO) 气道炎症性疾病在临床上十分常见,通常表现为胸闷、咳嗽、气喘等,多呈慢性、反复发作,不易治愈。呼出气体一氧化氮(FeNO)是国际公认的气道炎症指标,其浓度高低表征炎症是否存在及炎症的严重程度。它的检测简单、安全、无创,可在疾病的不同时期反复检测,是国际上首个也是目前唯一一个用于临床的直接检测气道炎症的生物学指标。 1. 检测的意义是什么呢? 协助诊断:诊断嗜酸性粒细胞性气道炎症,识别嗜酸性粒细胞性哮喘表型;在缺乏客观证据的情况下协助诊断哮喘;为慢性咳嗽的诊断提示诊断方向;协助确定非哮喘引起的呼吸道症状病因;协助确定哮喘控制不佳的原因是否因炎症所致。 协助治疗:预测对激素治疗的反应性,指导调整抗炎药物剂量。 协助监测控制水平:协助预测哮喘复发和有效降低恶化率;临床稳定期建立个人FeNO基线,以便持续跟踪监测。 2. 如何检测? 答:按照简单的四步程序,控制测定过程中的呼气流速就能精确的检测FeNO的浓度。 3. 有什么要注意的吗? 答:检测前2小时禁食、禁饮料,清水除外。避免剧烈运动,检测前2小时内避免肺功能测定及峰流速测定。 4. 适用于哪些人群 答:支气管哮喘,慢性咳嗽,过敏性鼻炎,嗜酸性粒细胞性支气管炎,咳嗽变异性哮喘(CVA),原发性纤毛运动障碍,慢性阻塞性肺病(COPD)等。
 顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科3232人已读
顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科3232人已读 - 医学科普 过敏性鼻炎的十大罪状(拨乱反正篇)
1、 什么是过敏性鼻炎? 机体接触过敏原后,主要由IgE介导的鼻粘膜非感染性炎性疾病。 典型临床表现包括:流清水涕、鼻塞、鼻痒和喷嚏等,并可伴有眼部症状,至少持续2天,每天持续1小时以上。 根据症状出现的时程,分为间断性和持续性;同时根据患者是否出现睡眠异常、日间活动、休闲和运动受限、学习和工作受限和症状严重程度,分为轻度、中度和重度。 传统的分类方式还包括常年性过敏性鼻炎和季节性过敏性鼻炎,“花粉症”就是一种典型的季节性过敏性鼻炎。 2、 我为什么会得这个疾病? 目前认为过敏性疾病属多基因病,其遗传不遵循孟德尔单一基因遗传病的规律,而是受遗传因子和环境因素的共同控制。 除了基因内在因素的影响,香烟暴露、空气污染、不合理饮食、生活紧张等,都有增加患病风险的可能。 3、 我周围有很多朋友都有打喷嚏流鼻涕这些困扰,都是过敏性鼻炎的问题吗? 鼻炎的分型非常复杂,过敏性鼻炎只是分型中的一部分,而打喷嚏、流鼻涕是鼻部的常见症状,不是诊断过敏的标准,需要通过其他相关信息帮助鉴别诊断。过敏原体内或体外试验是诊断过敏性疾病的主要途径,比如体内的皮肤点刺试验和体外的血清特异性IgE检测。除此之外,诊断过敏性鼻炎除了需要过敏原阳性的依据外,尚需要满足一个条件,即没有阳性的过敏原暴露,均出现鼻部过敏相关症状。 4、 过敏性鼻炎可以根治吗? 过敏性鼻炎目前主要的治疗方式是药物治疗,主要包括喷鼻及口服药物。症状可以得到非常好的控制,但很少可以得到根治。当你停药后,再次接触到过敏原,就会再次诱发症状。 特异性免疫治疗:即脱敏治疗,是治疗过敏性鼻炎唯一的对因治疗方式,目的是诱导机体免疫耐受,也是目前唯一有机会根治的治疗方式。目前临床中针对尘螨的免疫治疗已达到标准化治疗,有皮下注射及舌下含服两种方式。而对于花粉过敏免疫治疗的研究,已经取得进展,有关黄花蒿的免疫治疗,未来会很快正式进入临床。 5、 这些药物可以长期用吗,会产生依赖吗? 根据患者过敏性鼻炎的发病及过敏原特点,我们需要有规律的、长期的应用药物,包括糖皮质激素鼻喷剂(如糠酸莫米松、布地奈德、丙酸氟替卡松、糠酸氟替卡松、曲安奈德等)、口服(如氯雷他定、西替利嗪、依巴斯汀、盐酸非索非那定等)或鼻喷(如盐酸氮卓斯汀、盐酸左卡巴斯汀等)的抗组胺药物,口服白三烯受体拮抗剂(孟鲁司特钠)。这些药物都不会产生依赖。例如高血压病的治疗,口服降压药是为了维持血压在正常范围,但这种长期口服药物的行为,不是依赖,是一种正确的治疗行为。 6、 喷鼻的药物是含有激素的,我会发胖吗? 鼻喷激素的确含有皮质类固醇激素,但每次使用量均是以微克(μg)计,并且全身的生物利用度即通过鼻腔黏膜入血的部分只占到7%。因此长期用药不会出现激素并发症。 7、 用药很麻烦,反正过1个月病就好了! 个别季节性过敏的患者发病非常有规律,表现在固定的时间段,度过过敏季症状完全好转。但如果在患病期间不用药控制,一方面鼻塞打喷嚏等症状会影响正常生活及工作,一方面鼻腔黏膜炎症的积累及刺激,会增加产生鼻窦炎及鼻息肉的机会,甚至会进一步增加哮喘发病的机会。 8、 除了这些药物,还有预防措施吗? 过敏原回避:在空气中花粉浓度较高的季节进行户外活动时,最好避开致敏花粉播散的高峰期,以减少症状发作。在自然暴露于花粉的环境中,患者使用特制的口罩、眼镜、鼻腔过滤器等可减少致敏花粉吸入鼻腔与粘膜接触,缓解症状。 对于常年性气传性过敏原,如尘螨、屋尘、真菌等,要做到室内的清洁,衣物等勤洗勤晒,避免阴冷潮湿处晾晒及储置。 9、 那我的结膜炎、湿疹、哮喘都是过敏性鼻炎引起的吗? 过敏性疾病属于系统性疾病,因表现在不同靶器官而出现不同的症状。常见受累的器官是呼吸道(包括鼻、肺)、眼、皮肤等。幼儿早期多表现为湿疹,后期可能出现呼吸道等症状。并且对鼻腔症状的规范及规律治疗,有助于下呼吸道疾病的控制。 10、 我的邻居说用盐水和冷水洗鼻子可以治疗过敏,是真的吗? 鼻腔冲洗是治疗鼻炎的一种重要的辅助方式,其机制主要有两方面,其一是通过冲洗降低过敏原吸入的浓度,其二是将分泌物冲洗干净,有助于缓解症状以及鼻喷药物充分作用于粘膜。但是网络上关于盐水洗鼻,存在一些认识误区。民间偏方大多是采用食用盐自行配制,浓度差异大,含有杂质,会对鼻腔黏膜造成很大的刺激和损伤,而我们建议使用的医用鼻腔冲洗液是鼻腔冲洗的最适宜浓度,除了达到辅助治疗作用之外,尚对鼻腔黏膜的纤毛粘液传输功能具有保护作用。
 顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科2006人已读
顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科2006人已读 - 典型病例 前庭性偏头痛,眩晕与听力共病!
临床表现 A、眩晕特点:视觉引发眩晕、头部运动引发眩晕,常伴有眼震、恶心,甚至呕吐。 B、眩晕发作持续时间:5分钟-72小时。 C、眩晕发作频率:发作频繁,既往达5次以上。其中发作时间为数秒钟的占10%,数分钟的占30%,数小时的占30%,数天的占30%。 D、眩晕发作诱发因素:头部活动、视觉刺激等。 E、偏头痛症状:约50%的眩晕发作同时伴有头痛,头痛特点为单侧、搏动性头痛、中重度的头痛影响了正常工作生活、在活动或体力劳动时加重【四者有其二即可】。 F、伴随症状:畏光、畏声、视觉先兆(闪光、暗点、视野缺损)。偶尔会有耳鸣、听力下降,听力下降一般为轻中度、低频下降等。 G、多有偏头痛家族史和晕车史。 H、眩晕与头痛症状:眩晕可先于头痛出现,一般眩晕发作半小时后伴发头痛,成为偏头痛先兆的表现;有些患者甚至从未出现头痛。 I、诱发因素:过度的压力、情绪欠佳、睡眠障碍、焦虑、饮酒、吸烟、低血糖、雌激素波动、某些特定的食物(例如咖啡、红酒、含有谷氨酸钠的调味精等调味品),某些药物:如去痛片等。甚至体力活动也可诱发。 说了这么多,看似很复杂,其实再简单总结一句,大家就很清楚了。什么样的头晕考虑前庭性偏头痛呢?简单的说:一年发作5次以上,头晕/眩晕,恶心,数分钟-数天,之后自行缓解,排除了梅尼埃病【波动性听力下降、耳鸣、耳闷、眩晕四联症】和耳石症【躺下、起床、翻身易发作,1-5分钟自行缓解,无听力问题】,就可以首先考虑是前庭性偏头痛。当然最终的确诊还需要找专科眩晕医师进一步判断。 治疗: A、家庭常备药物:西比灵、文拉法辛、舒马曲坦、利扎曲普坦等。选其一,发作时按照说明书口服即可。 B、仔细思考琢磨,看自己的发作诱因是什么?然后尽量去避免或提前预防性用药。临床上比较常见的诱因是失眠、情绪不好、咖啡、烟酒、红酒、去痛片、月经期或者某种强光或特殊场景等。
顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科2244人已读 - 学术前沿 突发性耳聋治疗选择之惑,高压氧还是耳内注射?
原创:眩晕科普眩晕科普昨天 聊突发性耳聋,首先看定义:指72 h内突然发生的、原因不明的感音神经性听力损失,至少在相邻的两个频率听力下降≥20dBHL。 突发性耳聋(ISSHL)在临床上很常见,治疗上我们可以参照指南,如突发性聋诊断和治疗指南(2015中国),可以发现其临床表现包括1.突然发生的听力下降。2.耳鸣(约90%)等(此处省略部分内容)。其治疗包括1.突聋急性发作期(3周以内)多为内耳血管病变,建议采用糖皮质激素+血液流变学治疗。2.糖皮质激素的使用:激素治疗首先建议全身给药,局部给药可作为补救性治疗,包括鼓室内注射或耳后注射。3.高压氧(HBOT)的疗效国内外尚有争议,不建议作为首选治疗方案。如果常规治疗效果不佳,可考虑作为补救性措施。(此处省略部分内容) 可现在问题就恰恰出在对指南的理解!这里我们发现,局部激素是补救措施;高压氧治疗(HBOT)也从一线推荐变成了补救措施。那么在有限的时间里,这两个先补救谁呢?我们来看看2012美国指南《AAO-HNSF clinical practice guideline:Suddenhearing loss》里这样阐述“Initialtherapy for ISSNHL may include corticosteroids.1)Corticosteroids may be deliveredsystemically or via intratympanic application.2)Hyperbaric oxygen,currently notFDA-approved for this indication,may be offered.”译文:突发新耳聋的初始治疗可以包括激素。1)激素可以全身给药或者经鼓膜途径给药。2)高压氧,虽然没被FDA认可,但也可以推荐。这是什么意思? 来看看一篇影响因子为6分的文章,《Hyperbaric oxygen for idiopathic suddensensorineural hearing loss and tinnitus》,2012年。作者Michael H Bennett等评估共有7项试验(392名参与者)。高压氧治疗后如果按纯音平均听阈值(PTA)增加50%来评定的话,显示是无效的;但以PTA增加25%来评估的话又是有效的,平均改善为15.6 dB。对于慢性病(6个月)ISSHL和/或耳鸣报告的听力或耳鸣没有显着改善。 同在2012年,又一篇文章《Hyperbaric oxygen therapy for idiopathic suddensensorineural hearing loss》,作者Murphy-Lavoie H等总结超过100篇文章来评估HBOT用于治疗ISSHL,其中包括8项随机对照试验。在症状出现后两周内开始HBOT并结合皮质类固醇治疗时,可获得最佳和最一致的结果。中度听力损失的平均听力增益为19.3 dB,严重病例的平均听力增益为37.7 dB。 再看国内一篇《高压氧治疗突发性耳聋效果评价的Meta分析》,发表于2017-3,共纳入39篇随机对照试验(RCTs)文献。显示高压氧优于对照组。PTA改善更明显11.8dB。早期(10-14天)联合高压氧治疗优于晚期(可指南说早期不适合做)。 再看《Hyperbaric oxygen therapy with short duration intratympanic steroid therapyfor sudden hearing loss.》2012年。作者Filipo R,总结48位ISSNHL患者,首次评估IT类固醇和HBO对ISSNHL患者的疗效,并将此方案与IV类固醇激素治疗和HBO治疗相比较。结果:整体成功率IT类固醇和HBO治疗的组中更为优异。尽管如此,这些临床结果没有统计学意义。 再看《Efficacy of intratympanic steroid administration on idiopathic suddensensorineural hearing loss in comparison with hyperbaric oxygen therapy.》2012年。作者Suzuki H,总结ISSNHL,除全身激素外,174名患者接受了HBOT(HBO组),102名患者接受了鼓室内注射地塞米松(IT组)。结果:IT组的恢复率显着高于HBO组。结论:全身加鼓室内类固醇治疗比全身类固醇激素联合HBO治疗更有效,对于ISSNHL是一种有用的首选治疗方法。 再看《Randomized prospective trial of hyperbaric oxygen therapy and intratympanicsteroid injection as salvage treatment of sudden sensorineural hearing loss.》,2013年。作者Cvorovic L总结50名ISSNHL患者在用全身性类固醇治疗失败后接受高压氧或鼓室内类固醇治疗。结果:在HBO治疗前后所有频率的听力阈值之间存在显着差异。同样,在IT组治疗前后大多数频率(2 kHz除外)的听力阈值之间存在显着差异。结论:HBOT和IT类固醇治疗可成功用于突发性聋患者的抢救治疗。需要进一步研究来证明其中一种治疗的优越性。 再看《Early treatment response predicts outcome in patients with idiopathicsudden sensorineural hearing loss treated with hyperbaric oxygen therapy.》,2016年。作者Karatop-Cesur I,总结了39名ISSNHL的患者,评估HBOT第一周后早期治疗反应(ETR)和完成后的PTA水平。发现不能从最初的HBOT疗程中受益的患者不太可能从额外的HBOT疗程中受益。(也是说早期做才好) 如上,真应了那句话,高压氧疗(HBOT)确实存在争议,那么我们临床上怎么处理呢?个人建议 1、初始全身激素治疗有效的话,结束自不必说; 2、初始全身激素效果不好的话,建议先局部激素,虽然中国指南包括耳内和耳后注射,但国外指南却只有经鼓膜注射(耳内注射); 3、局部激素后,效果还不好的,建议高压氧治疗。
顾文菁 副主任医师 吉林大学第一医院 耳鼻咽喉头颈外科5746人已读 - 引用 前庭康复训练
大多数眩晕和失衡症状与内耳疾病有关。如果眩晕症状持续时间较长,则大脑会对平衡和视觉输入信息进行适应性的调整,引起较长期的问题如走路不稳、头昏不适等,这种情况比较适于前庭康复训练。一般来说,推荐进行康复训练的疾病有:良性阵发性位置性眩晕(耳石症)、前庭神经炎、迷路震荡、晕动病、慢性平衡失调等。一般性康复首选Cawthorne-Cooksey练习(具体见下表),训练时,患者应有家属陪同,家属还需同时学习训练方法。A.卧位1.眼球运动-先慢后快 a. 上、下运动 b.从一边到另一边 c. 眼睛注视手指,后者从距离面部约1m的地方移到约30cm处 2.头部运动,先慢后快,最后闭眼 a. 前屈 b. 左右扭转B. 坐位1. 与卧位相同2. 与卧位相同3. 耸肩及转肩4. 向前弯腰从地上拾物C. 站位 1. 与A1、A2、B3相同 2. 在睁眼和闭眼的状态下从坐位到站位 3. 双手互掷小球 4. 从坐位到站位并同时转身D. 移动1. 环行围住1人,在圆圈中心扔出大球,接球者再扔出2. 屋内行走,先睁眼后闭眼进行3. 上坡和下坡,先睁眼后闭眼4. 上下台阶,先睁眼后闭眼5. 任何包括弯腰、伸腰和瞄准的游戏或运动,如篮球、乒乓球、高尔夫球等
彭帆 副主任医师 台州市中心医院 耳鼻咽喉科1.3万人已读





